张毅:提升医院数据治理能力,创新数据价值产出
随着国家《三级医院评审标准(2025年版)》的发布,医院数据治理在评审中的核心地位日益凸显。新标准强调以信息系统自动采集数据为主,通过多平台对接实现数据上报与采信,推动医院信息化从“系统建设”向“数据驱动”转型。然而,在实际工作中,IT治理所得数据与临床质控所需数据之间存在显著差距。本文结合笔者在课题研究中发现的问题,分析数据治理中“源头失真”与“规则脱节”两大症结,探讨其根本原因,并提出以“临床—信息—管理”协同治理为核心的解决路径,旨在推动医院数据治理从形式合规走向临床可用,真正支撑起以数据为基石的医院评审与质量提升体系。
引言
《三级医院评审标准(2025年版)》的出台,标志着我国医院评审体系正式进入“数据驱动”时代。评审不再依赖现场检查,而是以四年为周期,通过信息系统自动采集数据,依托国家医疗质量管理与控制信息网等八大平台进行数据对接与核查。数据质量被提升为“生命线”,错误数据比例超过10%将直接视为违反前置要求。在这一背景下,医院信息化与数据治理能力成为决定评审结果的关键。
然而,在实际运行中,医院数据治理仍面临严峻挑战。笔者在前期一项基于某国家级数据中心的小儿眼科数据研究中发现,尽管IT系统能够产出“合规、完整”的数据,但其与临床实际所需之间仍存在巨大鸿沟。这种脱节不仅影响数据的研究价值,更制约了临床质控、医疗决策与区域协同的实效。如何构建真正“临床可用、管理可信、系统可采”的数据治理体系,已成为当前医院信息化建设的核心命题。
数据治理中的两大脱节问题
1.数据采集源头失真:系统流程与临床实践的冲突
当前医院信息系统为提高数据“合规性”,常设置大量弹窗与必填项,部分内容与本次诊疗无关,却因闭环管理或上报要求被强行纳入。临床医生为提升接诊效率,往往采用“默认勾选”或“统一填写”方式快速通过,导致数据在源头即失去真实性与个体化价值。例如,在社区卫生服务中心,为完成公共卫生任务而“制造”数据的情况并不鲜见;在三级医院,为满足系统上报规则而填写的通用值,虽在IT层面“完美”,却无法反映患者真实的病情与诊疗过程。
根本原因如下:
系统设计脱离临床场景:功能开发未充分调研临床实际流程,强加管理需求,干扰正常诊疗。
考核导向偏移:重视“数据上报率”而非“数据应用价值”,导致临床为应付系统而填报。
医患时间矛盾:医生接诊压力大,系统交互复杂,被迫牺牲数据质量以换取诊疗时间。
2.IT治理规则与临床逻辑脱节:以小儿眼科数据为例
笔者基于2018‑2023年共405,236条小儿眼科数据,研究0-18岁患儿近视眼的发病、治疗与转归情况。数据包括诊断、检查(电脑验光、眼轴等)、治疗(药物、角膜塑形镜、功能镜片、视功能训练等)及随访信息。结果发现:
● 诊断数据基本可用,符合编码规范;
● 治疗与随访数据严重丢失和失真:同一疾病可能存在多种治疗组合(如框架镜、角膜塑形镜、视功能训练、手术等),随访时间与内容亦因患儿病情而异。然而,IT系统为统一上报,常将治疗项简化为单一类别,随访规则僵化,导致大量临床实际发生的个性化治疗与随访记录被系统“过滤”或“归一化”,数据多样性丧失,无法支撑临床疗效评价与质控分析。
具体见下表分析:
检索时间范围:2018年1月1日 至 2023年12月31日
年龄范围:0岁至18岁
有效总数据:405,236条
第一,通过“非结构化诊断”、“疾病名称”、“主述”、“西医诊断疾病名称”提取出诊断类型:
表1 诊断类型分布(单位:条)
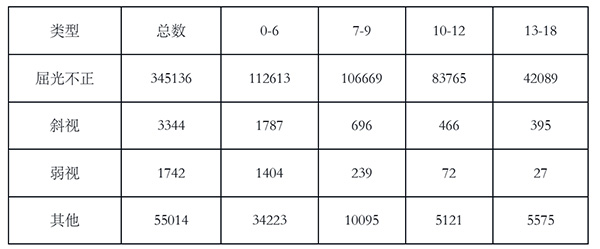
第二,通过“现病史”、“医嘱”、“治疗内容”等字段分析治疗方式:
表2 治疗方式分析(单位:条)
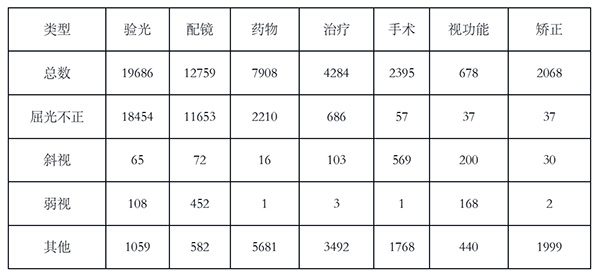
第三,通过“医嘱”、“治疗内容”、“就诊记录”等字段分析结果评估:
表3 结果评估分布(单位:条)
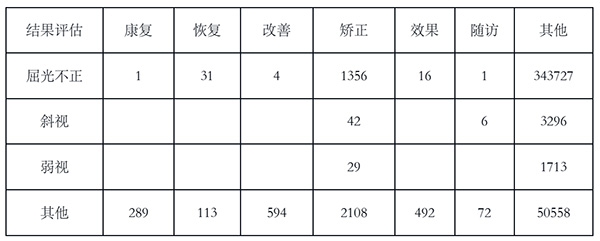
第四,通过“患者身份证”、“非结构化诊断”、“疾病名称”、“主述”、“治疗内容”提取出就诊次数分析:
表4 就诊次数分析(单位:例)
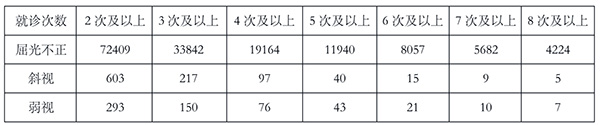
根本原因如下:
数据模型过于标准化:忽视临床实践中的组合性、时序性与个体差异。
治理规则缺乏临床参与:IT人员依据上报规范制定清洗规则,未融入临床专业知识。
系统不支持灵活扩展:无法动态适应不同专科、不同病种的数据结构变化。
构建“临床—信息—管理”协同治理体系
为实现新评审标准中“医院信息平台与省统筹区域平台互通共享”“全流程数据采集”等目标,必须打破数据治理中的“孤岛”与“脱节”,推动三者深度融合。
1.顶层设计:建立临床主导的数据治理组织架构
(1)成立临床数据治理委员会:由临床科室骨干、信息科、质控科、病案室等多部门组成,明确临床在数据标准制定、质量控制与应用评价中的主导权。
(2)制定专科化数据规范:针对不同专科(如眼科、肿瘤、感染性疾病等)设计差异化的数据采集模板与质控规则,支持多治疗路径与随访模式的灵活记录。
(3)建立数据质量评价体系:不仅考核“数据完整性”,更重视“数据临床效用”,将数据在诊疗决策、科研分析中的应用效果纳入评价体系。
2.系统优化:构建“智能友好、动态适应”的信息平台
(1)推行无感化采集:通过物联网设备、语音录入、自然语言处理等技术,减少人工填报负担,提升数据源头真实性。
(2)开发可配置数据模型:允许各专科根据疾病特点自定义数据字段、逻辑关系与随访规则,支持复杂临床场景的完整记录。
(3)强化系统互联与语义统一:在保障信息安全的前提下,推动院内系统与区域平台的数据对接,统一编码体系(如疾病分类与手术操作编码),提升数据可比性与共享效率。
3.治理策略:实施“全程可控、分层质控”的数据管理
(1)源头质控与实时提醒:在医生录入环节嵌入临床逻辑校验,对异常值、矛盾项进行实时提示,减少低质量数据产生。
(2)建立数据溯源机制:所有上报数据应可追溯至原始病历,支持核查与修正,确保数据真实可回溯。
(3)开展数据应用反馈闭环:定期将治理后数据返回临床科室,评估其是否满足科研、质控与决策需求,持续优化治理规则。
推动区域协同与评审落地的关键举措
新标准要求医院信息平台与省级全民健康信息平台互通共享,实现全流程数据采集。为此,需在以下方面着力:
1.制定区域数据交换标准:在省级层面统一关键数据的格式、语义与传输协议,兼顾标准化与专科灵活性。
2.强化建设省级临床数据中心:汇集各医院数据,开展跨机构质量比对与科研协作,提升数据整体价值。
3.评审与日常质控结合:将评审数据监测融入医院日常质量管理,避免“为评审而治理”,形成持续改进机制。
讨论与展望
数据治理不是IT部门的单方面任务,而是涉及临床、管理、信息等多方协同的系统工程。新版评审标准的实施,既是对医院数据能力的严峻考验,也是推动医疗数据从“采集上报”向“治理应用”转型的重要契机。唯有真正立足临床需求,构建人性化、专科化、智能化的数据治理体系,才能让数据“活起来”,支撑起医疗质量提升、科研创新与区域协同的健康未来。
医院数据治理的深化之路,本质是医疗信息化与临床实践深度融合的过程。在新评审标准的指引下,医院应尽快从“被动上报”转向“主动治理”,从“系统全覆盖”迈向“数据真可用”。唯有如此,才能在这场以数据为核心的质量竞争中赢得先机,真正实现以评促建、以数据驱动医院高质量发展的目标。
作者简介

张毅,医学博士,CHIMA委员,江苏省健康产业研究会健康信息技术分会秘书长,江苏省医院协会信息管理专委会委员,南京卫生信息学会健康产业研究与应用专委会主任委员。南京华厦眼科医院副院长。

 首 页
首 页