黄昊:ICD编码-想说爱你不容易
数据利用——医疗信息化的核心价值
变化是这个世界永恒的主题。医疗信息化也是一样,从财务电算化起步到以电子病历为核心的临床信息化建设;从数字化医院到智慧医院;从单个系统到集成平台;从院内信息化建设到互联网+医疗健康。这些年的建设为我们积累下了丰富的数据资源,于是,我们进入了数字时代。
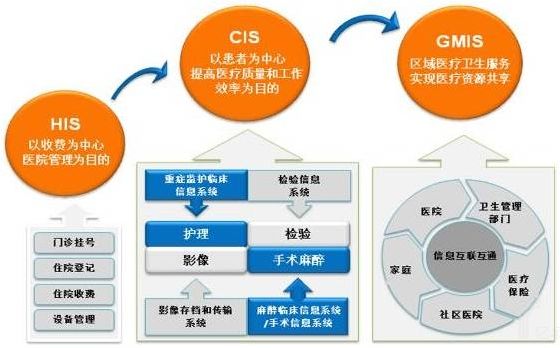
数字时代的一大特点就是数据的价值被社会认可,在众多业界公司的眼中,医疗数据更是取经路上的唐僧肉,谁都想吃一口。但吃到嘴里,才发生原来抓的唐僧是孙悟空变的,咯牙、不好消化。医疗数据的价值毋庸置疑,但是数据质量却让人难以恭维。甚至有人讲“垃圾进,垃圾出”,且不说病历等非结构化数据存在的分析难,就是国家要求必须填报病案首页数据,虽然是存储在数据库的结构化数据,也存在非常多的质量问题。业界同仁一谈论起数据质量,那就是话题不断,争论不休。
这不,寂静无声的OMAHA群,有人甩出病案编码质量问题,顿时激起千层浪,各路诸侯起烽烟。悲观者认为,病案编码的质量根本就是无解;技术派强调,在科技发展的今天,已经可以利用人工智能等技术完成病案编码工作;标准研究者强调,编码标准的天生缺陷使得编码工作无法用技术实现;更有甚者认为,病案编码的技能培训催生了一个庞大的培训体系,会阻碍智能编码等先进技术的推广。
ICD智能编码——让人爱恨两难

毋庸置疑,医疗信息化发展的30年,确实让医疗管理能力得以提升,提高了医疗服务的效率,提高了医疗安全。近年来,随着互联网+医疗健康的深入推进,医疗信息化也提升了患者对医疗服务的满意度。
信息化应用越来越深入,数据就越丰富,价值也越大,数据即是信息系统的原材料,也是系统运行的产物。在经年累月的运行中产生的数据,使得很多的医学研究和预防成为可能。
但是传统我们在运用信息系统完成医疗服务时,更多的是把它作为一个记录器,将患者在医院就诊期间的医疗行为记录下来。而不去关心我们记录的是否符合数据规范,是否符合数据交换标准,当我们把所有记录汇集起来,就出现五花八门,千奇百怪的现象,严重影响着数据的分析利用。
有人说医疗数据存在着大量的非结构化现象,比如图像、病历,这些非结构化数据不易利用,需要利用技术进行再结构化处理。这涉及诸多自然语言处理、图像处理技术,虽然这些技术也都在不断发展演进,并开始在医疗信息化建设中试用,但是距离大面积应用还有很长路要走。就算对于病案编码这种国家有明确的规范要求的结构化数据(卫生部在2011年84号文以及卫计委2016年24号文先后给予了规范),而且距离最近的规范标准出台已经2年,随着DRGs的应用,病案编码的质量甚至会影响医院的收入,医院更应该重视其质量。

但是,从目前的现状看,病案编码质量并不理想,这才有各岗位人员纷纷吐槽的现象发生。从我们对以病案编码数据为例开展的调查和分析表明,引起临床数据质量的原因大致有以下几类。
人为因素
数据因人而产生,对于编码数据来说目前临床的操作流程一般分为两种,一种是临床医生被要求学习ICD10编码,并根据编码原则录入临床诊断,病案编码员进行质量审核,这种方式编码效率较高;另一种是病案编码员根据临床医生诊断进行编码,当出现争议时再与病历书写医师进行沟通,这种方式效率相对较低,但是编码质量可控。无论何种情况,医生与编码员是影响数据质量的重要因素。
但是不同岗位对数据的要求和理解不同,比如编码,医生的想法就是为啥我一个治病救人的竟然还要去填写病案编码,且不说与我们学习的诊断名称不一致,那我都干了要编码员干嘛,所以填写诊断的随意性较大。对于编码员,一般医院都不重视,水平有限能力不高,待遇也不高,加之面对每日大量的出院病历,要做到准确填写病案编码,这事也需要思量。而且临床医学和病案统计本来就是两个专业,专业知识的不同,导致业务沟通存在障碍,这些也影响着大家对同一事物的认知,进而影响数据质量。

我国医疗机构编码员的水平和能力也需要加强,从整个医疗行业来说,原来医院并不重视编码质量工作,因此对编码员的培养和编码员自身学习都不够。从文献看,能够胜任工作的人员数量严重不够,这也造成了编码质量不高。
02
方法因素
病案编码的准确录入,国家卫计委在病案首页填写规范中早就予以明确,采用ICD-10进行诊断编码,采用ICD-9CM进行手术编码。而这ICD-10编码也有南北派别之分,就算我们各自都准确的填写了编码,当这些不同医院的数据汇聚到一起进行分析时,问题就来了。采用不同师傅传授的标准进行编码,这些数据混杂在一起,也会出现不一致,会影响数据分析质量。
再者ICD编码规则也是在不断的发展,大家在对编码的应用上也存在因为理解上的不同,导致对标准应用上的差异。随着DRGs作为医保付费依据后,医疗机构为了利益最大化也将采用对自己最有利的编码规则。
03
技术因素
今天我们说到信息化,经常提到的一个词就是“信息孤岛”,大家把很多的问题都归结到信息孤岛上去。其实孤岛的形成确实是信息化不断演进的结果。当我们从收费系统开始上马医院信息化后,逐渐的就开展了护士站、医生站、检验系统、检查系统.....个人认为,信息化素养也是在这个建设过程中不断提升的,指望一开始就能做到互联互通,基本上是违背了历史唯物主义的原则。
不同专业不同人对标准的理解也不同,还是以ICD-10标准为例,据说为了不断修正编码标准,标准委也将标准的修订划分给了不同的学组,由各临床学科学术组织对编码进行完善,但是同一疾病可能会采用不同的治理方案,这也存在不同学组对同一种疾病的不同认知,最终出现划分在不同的专业的编码不一致。
在各类信息系统中,数据是依靠采集或者录入而来,而对录入数据的规则限制如果没有做好,也会导致垃圾数据产生。毕竟是所有系统都是人开发的,使用系统的也是人。是人就会犯错,错误数据也会因此而产生。

虽然说人工智能技术近年来发展较快,也有人探索将其应用在病案编码工作中。毕竟在这项工作中,因为编码规则确定、临床下诊断医生的书写也会形成各自的习惯,这些可以明确的规则都会让这项工作成为可能。(我们也在这方面进行了有效探索,开发了一套智能编码系统)但是距离能够依据医生的各项记录给予医生编码决策的智能诊断还有很长的路要走。
04
管理因素
数据质量该谁管,这是个重要问题,造成病案编码数据质量不高的重要原因就是,传统这部分数据价值不高,不易受到关注。患者治愈出院了,该收的费用收到了,首页数据上报也是提供给上级部门,对这部分数据的利用,尤其是疾病编码进行医疗质量管理,这需求原本并不强烈。管理是需要成本的,而其价值又不明显时,确实容易被忽略。加之数据质量管理涉及到医务、护理、病案等多部门,管理难度大也造成没人乐意管。
我是认为对数据质量的管理是信息科当仁不让的职责,也是信息科话语权的彰显,必须予以重视。但是我们传统的管理职能是没有这部分功能的,这就要求从组织架构、职责分工、绩效考评,反馈分析等各环节去齐抓共管,形成数据治理的体系。
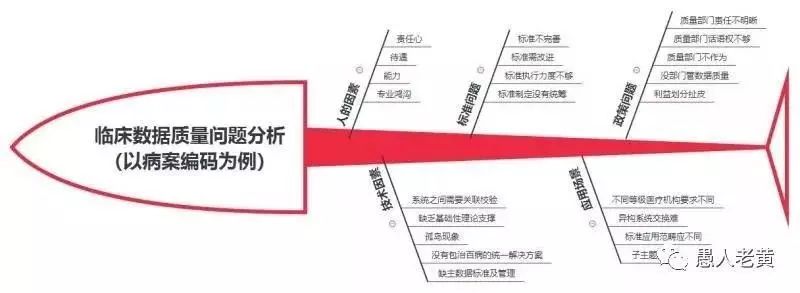
临床数据质量问题分析
如果爱,请真爱
数据质量的提升不是单靠信息技术的运用能够做到的,比如,几年前做集成平台的厂家就给医院描述了美好的前景,当大家实施了集成平台,发现前方依然是海市蜃楼;然后就是大数据厂商继续给大家以鼓励,数据量够大,数据质量就并不重要了,我们可以通过大数据分析找出你需要的结果;然后几年过去了,一切如旧。

数据质量管理体系
既然数据那么重要,而数据质量又有这么多问题,数据的治理就尤其重要了,数据治理不同于普通数据管理,它是一个长期的艰巨工作。它是为提升数据质量所建立的一种机制,从产生、传输、存储、分析、应用、发布、销毁整个数据生命周期进行质量管理(数据质量提升的方法本公众号也曾经与大家分享过,这里可以点击说说信息质量框架的作用进行学习)。治理工作的开展更是涉及到机制、制度、技术、培训等多方面。
数据治理是一种体系,其目的是整合IT与业务部门的知识和意见,通过一个院级层面的数据质量管理委员会的形式,对医院的信息系统产生的数据进行质量管理。从范围来讲,数据治理涵盖了从前端事务处理系统、后端业务数据库到终端的数据分析,从源头到终端再回到源头形成一个闭环反馈系统。从目的来讲,数据治理就是要对数据的获取、处理、使用进行监管(监管就是我们在执行层面对信息系统的负反馈),而监管的职能主要通过以下五个方面的执行力来保证——发现、监督、控制、沟通、整合。更需要持续的对数据质量进行监测和评估,以确认数据质量是达到要求的。必要时应将数据质量管理纳入人员绩效管理体系,以确保员工产生的数据符合要求。
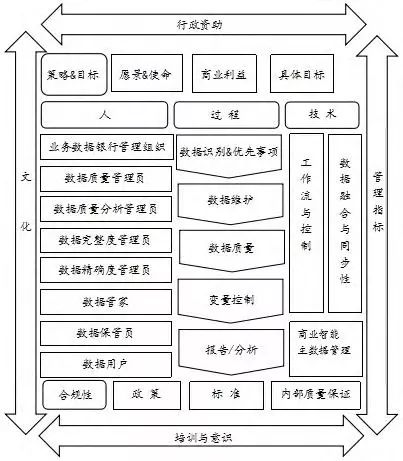
ISACA数据治理模型
而在数据层面,更是需要医院有元数据管理,它包括通用业务词汇表,元数据为数据提供了一个参考框架。Forrester Research将元数据定义为“用于描述数据、内容、业务流程、服务、业务规则以及组织信息系统的支持政策或为其提供上下文的信息”。
文章转载自公众号:愚人老黄
上一篇: 王才有:医疗信息标准与编码标准化路径选择

 首 页
首 页
