新一代信息标准赋能“药物重整”的方法与实践
译者注
为了确保患者用药安全,国家卫生健康委2021年10月印发了“医疗机构药学门诊服务规范”,文件指出“药物重整是指药师在患者入院、转院或出院等重要环节,通过与患者沟通、查看相关资料等方式,了解患者用药情况,比较目前正在服用的所有药物与用药医嘱是否合理一致,给出用药方案调整建议,并与医疗团队共同对不适宜用药进行调整的过程”。
在药物重整工作中,医生既要登录医院信息系统,查询患者用药信息,询问患者用药情况,同时还要将有关工作过程信息录入系统,作为证据,提供给质量控制部门监管评估和事故溯源使用。尽管药物重整十分必要,但却给医生增加了很大的工作负担,导致其身心疲惫,精力分散,反而引发疏忽和失误的风险。为此,我们必须设法解决这方面的问题,既要完成药物重整任务,又要减轻医生负担。药物重整信息化和自动化是必然选择,但是药物重组工作的复杂性导致传统的数据元+术语的标准体系难以适应这项高难度的数据集成与整合工作。
那么是否有新的信息标准体系能破解这个难题呢?为此,译者编译了这篇标题为:Implementing 30-day post discharge medication reconciliation using FHIR(使用FHIR工具对患者出院30天用药情况进行药物重整)的文章,此文发表于Healthcare IT News网站。FHIR是HL7开发的新一代信息交换标准。FHIR的目标定位是满足最新的网络互操作性要求,能支持移动设备、云计算、电子病历数据共享,以及服务器信息交换等应用场景。
标准的价值在于能解决问题,面对不断发展的新应用需求,信息标准也在不断地进化。希望本篇文章,能给从事信息标准应用开发和数据整合的同仁带来收益和启发。
感谢北京协和医院朱卫国处长和飞利浦中国公司数据科学与人工智能高级经理范益辉先生参与本次翻译工作。
以下是译文内容
使用FHIR工具对患者出院后30天用药情况进行药物重整
虽然开展患者出院药物重整工作十分具有挑战性,但是这项工作是保证医疗服务功效的必要条件。HL7的达芬奇项目,可以为这项工作提供帮助。

为什么要重视药物重整这件事呢?当今,老年人和慢性病患者需要长期服用多种药物,而且药物的服用剂量也越来越复杂,因而导致用药错误屡屡发生,已成为患者安全事件最主要原因。相关资料表明,超过40%的用药错误发生在患者入院、转院及出院环节上,其原因是未能有效地执行药物重整工作。
药物重整工作繁琐是一件挑战性很强的任务,但是它又是确保医疗服务效能的必要条件。通常我们会看到这种情况,一名患者入院前在服用商品名为Glucophage的二甲双胍片。但是在出院时,医生给他开具了商品名为Glycomet的二甲双胍片处方。对于患者而言,他并不知道这两种不同商品名的药物其实是效用相同的药,只服用一种就可以了。因而导致在后续的一段时间患者的用药重复错误,直到以后医生药物重整时才能发现这个问题。如果药物重整工作不到位,在入院时也会出现类似问题,引发用药错误风险。
药物重整是对患者服用的药物清单做精准的比对,包括核对药品名称、药物剂量、服用时间和给药方式等。这是一项很耗时的工作,医生要对患者正在服用的全部药物进行审核,包括家庭用药、非处方药、草药以及处方药等,医生通过对所获取的各种用药情况进行比对并调整,从而避免重复用药、剂量差错、药物遗漏,以及药品配伍禁忌等方面的用药错误。
为了保证用药安全,一些国家开始加强相关质量管控工作,要求医院在患者入院、出院、转院或者常规门诊等环节上,必须强制开展药物重整工作。
药物重整工作的质量监督机制
国际医疗机构联合认证委员会(JCAHO)提出,在患者的每一次就诊过程中都要强制执行药物重整。为此要求医院在患者出院后30天内提供药物重整测量评估报告。若干个医疗质量绩效评价机构(包括HEDIS、MIPS, MACRA等),也相继推出了质量监管报告制度。美国医疗保险和医疗补助服务中心(CMS)从价值医疗角度出发,提出了“基于质量的支付项目”(The Quality Payment Program)。该项目以支付手段为杠杆,激励医生做好药物重整工作,对于能在30天内完成并报送药物重整测量评估报告的医生,最高给予10%的“高级医疗信息绩效分类评分”奖励。
利用HL7 FHIR识别处方药表单赋能药物重整
虽然人们对药物重整的意愿早就有之,但是早期的电子病历系统对这项工作的支撑能力却非常有限。医生用手工方式录入患者家庭用药信息,并在屏幕上对用药情况艰难地进行比对和调整。然后再将药物重整执行情况信息,转换为第II类CPT代码,作为药物重整工作测量评估的证据。但是,医保方面不会为医生开展这些工作付费,而提供诊疗服务的医生也不会主动记录相关工作执行情况。
利用HL7 FHIR可以简化药物重整工作流程,并实现在医生完成药品重整评估和验证工作后,由系统自动将相关数据保存到电子病历系统之中。为此,HL7启动了“达芬奇”项目,研究如何利用FHIR实现上述任务要求。
HL7达芬奇项目是由医保方、医疗服务方、技术供应商以及互操作专家合作开展的一个技术项目,旨在通过创新技术手段,解决实际工作中的问题。患者出院药物重整工作,是该项目确定为优先处理的任务。
医院利用HL7 FHIR上报药物重整评估报告
从数据交换的角度看,医生是数据的生产者,医保方是数据的消费者。全科医生或主管医生必须在患者出院后30天内的窗口期内,完成患者所有用药清单比对,并及时提供出药物重整监测评估报告,作为工作实施的证据。
上述流程是在电子病历系统中完成的。电子病历系统应能提供所有的用药清单,并且允许医生在处方系统上进行取消、增加、删除药品或调整必要的剂量。上述工作一旦完成,就可证明医生实施了药物重整工作,电子病历系统利用FHIR资源构件,实现相应工作流程规范功能,并自动创建评估报告。
评估报告(Measure Report)也是一种特殊的FHIR资源,它是若干测量要素的组合,包含评估指标的计算结果。这是整合和封装所有信息,以便进行定量指标计算的有效方法。一般来说,所整合的信息包括:用来生成指标结果的分子、分母、排除项和包含项、以及算法或计算步骤。对于最终用户而言,这是一种以结构化格式组织信息,降低工作复杂性的有效方法。它通过梳理电子病历系统中的资源或数据集,将其进行整合后,生成监测评估报告。
下表列出了评估指标计算所需的主要“资源”。当医院方面需要证明其完成了药物重整工作时,电子病历系统就能利用这些资源来构建算法,并创建评估报告。
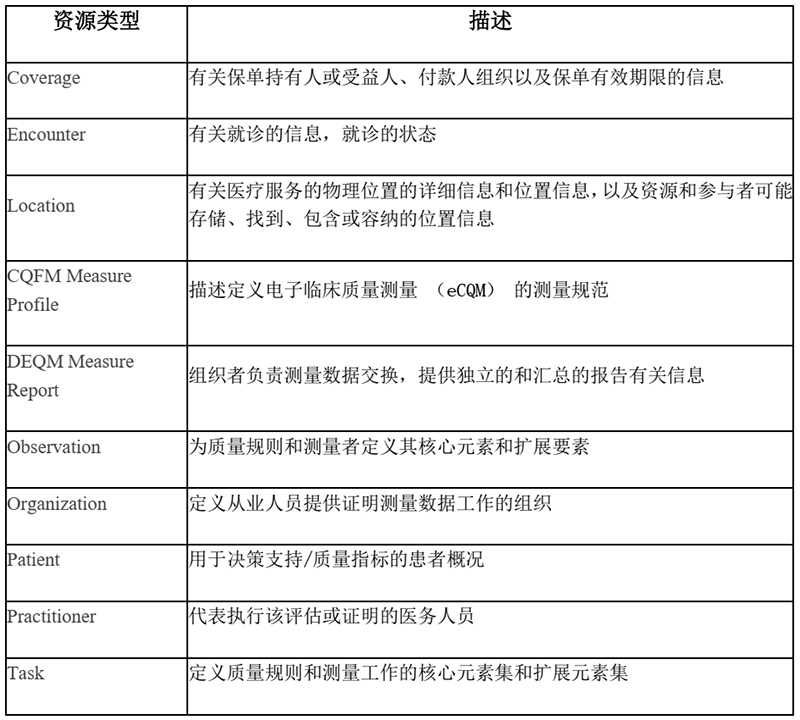
医保方的FHIR服务器接收该结构化评估报告并能进行验证。验证时,医保方的系统会将医生(会员)信息存储到他们的数据库中。
医保方的系统可以选择以FHIR格式或任何合适的格式存储数据。医保方作为报告的数据汇集者,可以将指定患者的药物重整报告或批量的总结报告通过REST API发送给相应的规则制订者。这些规则制订者包括NCQA(“全国质量保证委员会”)、CMS(美国医疗保险和医疗补助服务中心)或其他规则制订者。
药物重整是一项重要的药物安全的工作实践,以帮助消除用药重复、剂量错误和药品配伍禁忌等问题。全科医生的参与在完成药物重整过程中扮演的作用毫无疑问是非常显著的。
来源:Healthcare IT News
作者:Joyoti Goswami(Joyoti Goswami博士是Damo Consulting的首席顾问,这是一家与医疗机构和全球科技公司合作的,有关增长战略和数字转型的咨询公司。作为一名在临床实践、制药咨询和医疗信息化方面拥有丰富经验的医生,Goswami曾与多家电子病历厂商合作过,包括Allscripts、AthenaHealth、GE perioperation等。)

 首 页
首 页